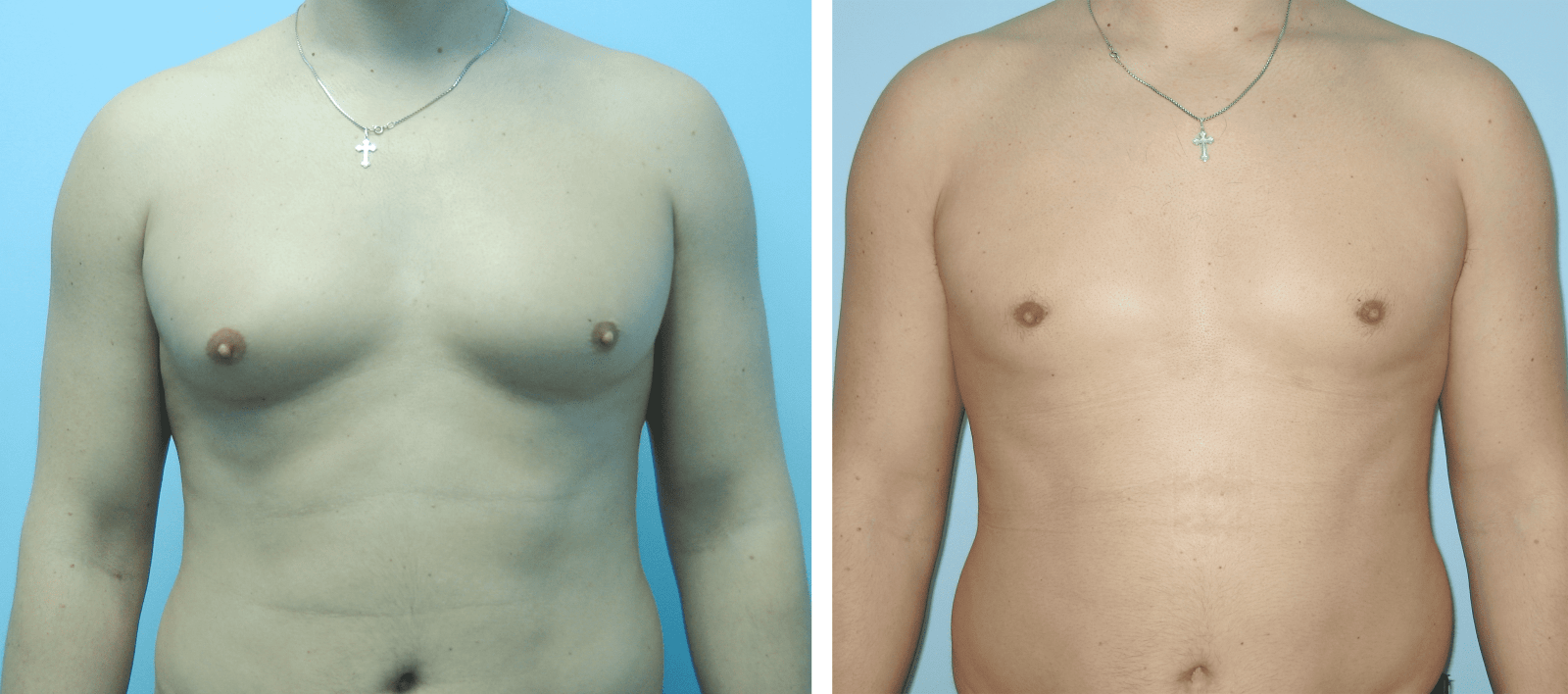
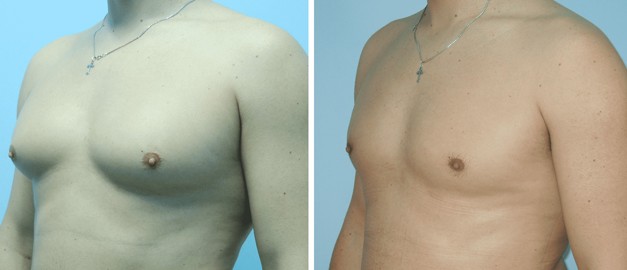
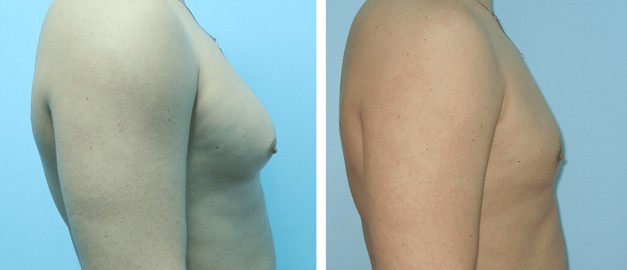
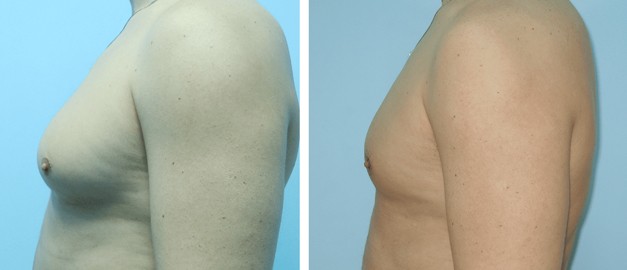
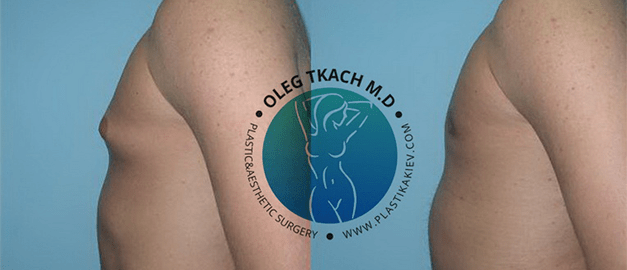
Гінекомастія
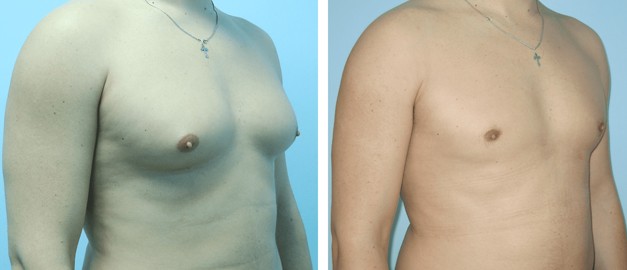
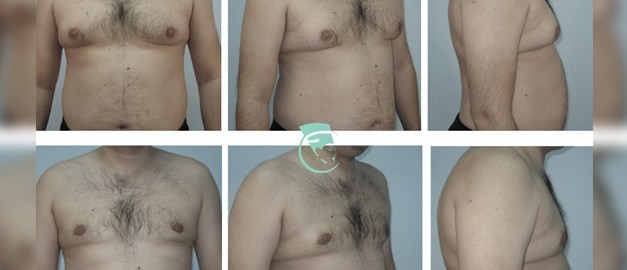
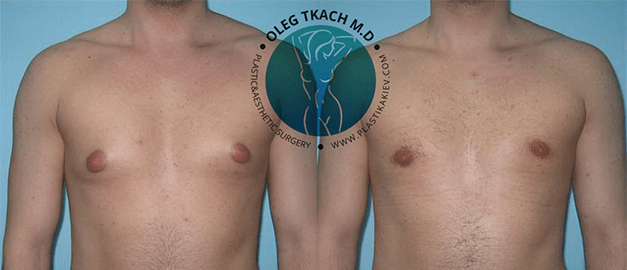
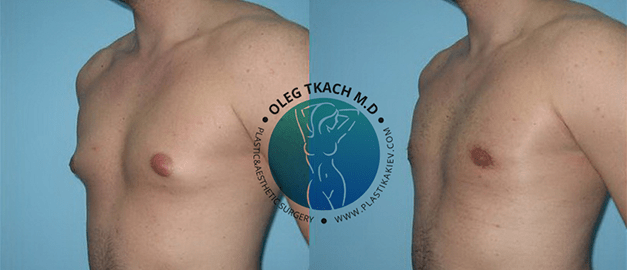
Гінекомастія – захворювання, при якому у представників чоловічої статі присутні збільшені молочні залози (одна або обидві). Нормальний стан молочної залози у здорового чоловіка – це недорозвинений орган, який складається з соска, коротких протоків та невеликого шару жирової клітковини, з помірною випуклістю у зоні сосково-ареолярного комплексу



Для корекції гінекомастії залежно від форми хвороби проводиться ліпосакція чоловічих грудей або видалення тканин залози.
Гінекомастія може виникнути через безліч факторів.
Причини появи фізіологічної гінекомастії:
- Гормональні порушення у період народження, в підлітковому віці та при старінні організму.
- Зменшення вироблення тестостерону.
- Підвищений вміст у крові естрогенів та їх похідних.
- Вживання наркотиків.
- Прийом стероїдів, які впливають на зміну гормонального фону.
Гінекомастія як симптом
Варто враховувати, що гінекомастія може бути симптомом різних захворювань, як-от пухлина яєчок, надниркових залоз, туберкульоз легень, ожиріння, цироз печінки, цукровий діабет, серцева недостатність, ВІЛ-інфекція, СНІД та ін.
Якщо спостерігаються ущільнення у зоні грудної залози, кров’янисті виділення із сосків, збільшення лімфатичних вузлів у пахвовій зоні, то прибрати гінекомастію хірургічно недостатньо — потрібно звернутися до онколога та мамолога.
У разі гормонального збою лікування гінекомастії проводять за допомогою медикаментозних засобів в комбінації з хірургічним втручанням або без нього.
Види операції гінекомастії
Хірургічне втручання при гінекомастії базується на ступені дистрофії жирової тканини, птозі залози та кількості надлишкової шкіри. Головним методом лікування виступає висічення патологічної тканини, яке може доповнювати ліпофіброаспірація.
Виділяють:
- Істинну форму гінекомастії (коли збільшена в обсязі залозиста тканина) – лікують хірургічним видаленням зайвих тканин залози через розріз під сосково-ареолярним комплексом.
- Несправжню форму гінекомастії (коли збільшені жирові відкладення) – лікують шляхом ліпосакції надлишкової жирової тканини через невеликі проколи шкіри.
Загальні протипоказання для операції при гінекомастії: онкологічні, серцево-судинні, гострі інфекційні захворювання, хронічна гіпертонія, захворювання щитовидної залози, цукровий діабет, порушення згортання крові.
Діагностика гінекомастії
Щоб визначити форму захворювання й призначити для зменшення чоловічих грудей ліпосакцію або операцію з видалення тканин, проводиться загальна діагностика пацієнта. До неї входить:
- детальне опитування пацієнта;
- візуальний огляд грудей;
- перевірка стану інших органів;
- розгорнутий біохімічний аналіз крові, який дозволить зрозуміти, чи є в організмі гормональний дисбаланс;
- мамографія або УЗД для вивчення причини й ступеня захворювання;
- цитологічне дослідження для встановлення остаточного діагнозу.
Додатково можуть знадобитися консультації в інших лікарів, щоб виключити гінекомастію як симптом серйозного захворювання.
Тільки після цього лікар визначає, як зменшити груди чоловікові, а також призначає дату операції, якщо немає протипоказань та інших перешкод.
Як проходить операція в клініці «ЦЕРТУС»?
Для лікування гінекомастії в Києві звертайтесь до клініки «ЦЕРТУС», де з вами працюватимуть компетентні лікарі з великим досвідом роботи.
Ось як все відбувається:
Обстеження перед операцією: 1 годину.
Тривалість операції: 1-2 години. Пацієнт перебуває в клініці до 1 дня.
Знеболювання: загальний наркоз або місцева анестезія спільно із седативними препаратами.
*Період відновлення. На 5-7 день після операції знімають шви. Протягом 1 місяця пацієнт носить спеціальну компресійну білизну.
*Побічні ефекти: незначні больові відчуття і дискомфорт.
*Ризики: інфекційні ускладнення, тривале загоєння, видимі рубці, зниження чутливості сосково-ареолярного комплексу.
*Результат: постійний, за умови збереження ваги, гормонального балансу, відсутності шкідливих звичок.
*Ефект, результати, ризики та період відновлення залежать від особливостей організму кожної людини індивідуально
Щоб записатися на діагностику й проконсультуватися з нашими лікарями, а також дізнатися ціни й всі деталі щодо операції зі зменшення чоловічих грудей, здачі аналізів та умов реабілітації в клініці, залиште заявку на сайті, зателефонуйте нам або напишіть у месенджері.
Автор статті: хірург вищої категорії, пластичний хірург, доктор медичних наук, професор кафедри комбустіології та пластичної хірургії НУОЗУ ім. П.Л. Шупика — Пінчук Василь Дмитрович.
Ціни
Вартість операції включає в себе:
1) Операція
2) Анестезія
3) Імпланти (у разі використання)
4) Компресійна білизна (у разі використання)
5) Перебування в клініці з харчуванням, цілодобовим медичним супроводом
6) Перев’язки, огляди
7) Медикаменти
*Вартість декількох операцій в комплексі буде нижчою через економію на тривалості анестезії та перебування в клініці.
*Розрахунки проводяться в гривні по комерційному курсу продажу ПриватБанк
Ціна
| Название процедуры | Цена (грн) |
|---|---|
| Видалення грудних залоз при гінекомастії (з одного боку) |
800-1200 € |

Популярні питання
Як відбувається діагностика гінекомастії?
Перед операцією зі зменшення грудей у чоловіків обов’язково проводиться діагностика. Вона передбачає обстеження, анамнез, мамографію або УЗД, цитологічне дослідження й біохімічний аналіз крові, який дозволяє зрозуміти, чи є в організмі гормональний дисбаланс.
Які є способи лікування гінекомастії у чоловіків?
Прибрати гінекомастію можна кількома способами. У разі справжньої форми гінекомастії збільшену в об’ємі залозисту тканину видаляють. Помилкову форму гінекомастії (коли збільшені жирові відкладення) усувають шляхом ліпосакції.
Як проходить консультація перед операцією зі зменшення грудей у чоловіків?
Консультація перед корекцією сосків у чоловіків й операцією зі зменшення грудей передбачає аналіз медичної історії, проведення обстеження, обговорення очікувань і бажаного результату, а також розʼяснення щодо проведення процедури й потенційних ризиків.
Як довго триває відновлення після операції з усунення гінекомастії у чоловіків?
У разі гінекомастії операція триває 1-2 години, а відновлювальний період може тривати кілька тижнів. Зазвичай через 5-7 днів після операції знімають шви, а протягом одного місяця пацієнт носить спеціальну компресійну білизну.
Де в Києві проводять операції зі зменшення грудей чоловікам?
Якщо вас цікавить лікування гінекомастії в Києві, звертайтеся до клініки Certus. Кваліфіковані досвідчені хірурги допоможуть вам позбутися проблеми.